21.11.2014
Новые возможности комплексной терапии летне-осеннего поллинозного блефароконъюнктивита
Новые возможности комплексной терапии летне-осеннего поллинозного блефароконъюнктивита
Офтальмология. — 2014. — Т. 11, № 3. — С. 74-79
С. В. Янченко1,2 А. В. Малышев1'2 С. Н. Сахнов1'3 Н. В. Федотова2, О. Ю. Орехова2, И. В. Грищенко2, 3. А. Эксузян1
1 ГБОУ ВПО «Кубанский государственный медицинский университет» Минздрава России, ул. Седина, 4, Краснодар, 350063, Российская Федерация
2 ГБУЗ «Краевая клиническая больница № 1 им. проф. С. В. Очаповского» Минздрава Краснодарского края, ул. Первого Мая, 167, Краснодар, 350000, Российская Федерация
3 КФ ФГБУ «МНТК «Микрохирургия глаза» им. акад. С. И. Фёдорова» Минздрава России, ул. Красных партизан, 6, Краснодар, 350000, Российская Федерация
РЕЗЮМЕ
Цель: оценить эффективность комплексного лечения летне-осеннего поллинозного блефароконъюнктивита.
Методы: Были обследованы 25 больных (50 глаз) с летне-осенним поллинозным блефароконъюнктивитом до и после комплексной терапии, включавшей инстилляции оло- патадина гидрохлорида (1 мг/мл; 2 раза в сутки), цетиризина (10 мг; 1 раз в сутки per os) и инсуфляции стероида в нос (2 раза в сутки). У части пациентов с синдромом «сухого глаза» проводили инстилляции гиалуроновой кислоты (1 мг/мл; 2 раза в сутки). Больные контрольной группы (10 человек; 20 глаз) получали только вышеуказанное лечение. Пациентам основной группы (15 человек; 30 глаз) дополнительно проводили аппликации Блефарогеля-1 на края век (2 раза в сутки). Выполняли: стандартное офтальмологическое обследование, анализ симптомов забо¬левания, тесты Ширмера-1 и Норна, оценку показателя ксероза и симптома «дворников» при окрашивании лиссаминовым зелёным, фотогра¬фирование переднего отрезка глаза с компьютерной морфометрией. Результаты. У всех больных выявлена аллергия к пыльце сложноцветных.В 55% глаз диагностировали синдром «сухого глаза» вследствие снижения стабильности слёзной плёнки. В 35,5% глаз выявили липидодефицит, а в 28,3% - муцинодефицит и эпителиопатию конъюнктивы. В результате терапии у больных основной группы отмечено достоверно более выраженное и быстрое снижение интенсивности субъективных симптомов и объективных признаков блефароконъюнктивита, чем у пациентов группы контроля. Кроме того, в основной группе зафиксировано более выраженное повышение стабильности слёзной плёнки и снижение интенсивности липидо-, муцинодефицита и эпителиопатии конъюнктивы. Заключение. Применение Блефарогеля-1 в составе комплексной терапии позволяет повысить эффективность лечения летне-осеннего поллинозного блефароконъюнктивита.
Ключевые слова: аллергия, поллинозный блефароконъюнктивит. Блефарогель-1
Прозрачность финансовой деятельности: Никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует.
Аллергические конъюнктивиты (AK) поражают от 5%-22% до 40% населения различных стран мира, при этом, в течение последних десятилетий отмечена устойчивая тенденция к увеличению заболеваемости [1-9]. В России распространённость аллергического риноконъюнктивита в среднем составляет 15%, в странах западной Европы колеблется от 15% до 20% [1,2,4,6,7]. В настоящее время максимальные показатели распространённости АК (более 40%) получены в эпидемиологических исследованиях Григорьевой В. В. и соавторов, а также Singh К. et al. [11,12].
Сезонные поллинозные конъюнктивиты, причиной развития которых является пыльца растений, выявляются у 45-50% больных АК [2,3,6,7,13,14]. В северных и центральных районах России наиболее часто встречается повышенная чувствительность к пыльце деревьев и сорняковых злаков — так называемый весенне-летний поллиноз. В южных регионах преобладает летне-осенний поллиноз, вызываемый сенсибилизацией к пыльце сложноцветных. В ряде случаев имеет место полисенсибилизация, значительно удлиняющая период сезонных обострений. В 5% случаев поллинозный конъюнктивит начинается остро, однако у большинства пациентов он протекает хронически с умеренным зудом и жжением под веками, незначительным слизистым отделяемым, умеренной гиперемией, отёком и фолликулёзом конъюнктивы [2,4,7,13,14]. Нередко поллинозный конъюнктивит сопровождается хроническим упорно рецидивирующим блефаритом, который, в свою очередь, довольно часто приводит к развитию вторичного синдрома «сухого глаза» (ССГ) [7,13-15]. Лечебное воздействие при поллинозном конъюнктивите включает элиминацию виновного аллергена, специфическую иммунотерапию и фармакотерапию [1,2-4;7;12;14;16}- Базисными средствами фармакотерапии являются блокаторы Ш рецепторов, стабилизаторы мембран тучных клеток и препараты комбинированного действия, а к дополнительным средствам относят стероидные и нестероидные противовоспалительные, сосудосуживающие препараты, а также слёзозаместители.
Несмотря на наличие значительного «арсенала» лекарственных средств, по-прежнему актуальной остаётся задача дальнейшей оптимизации терапии поллинозного конъюнктивита, особенно, в условиях сопутствующего блефарита. В рамках вашего исследования мы решили оценить эффективность включения в комплексное лечение летне-осеннего по ллинозного блефароконъюнктивита (ПБК отечественного препарата
Блефарогель 1 (ООО «Гельтек-Медика), разработанного в НИИ ГБ РАМН [17]. Основанием для этого, с одной стороны, послужили данные исследований, показавшие высокую эффективность Блеоарогеля 1 в терапии блефаритов, а с другой, отсутствие в доступной литературе данных об эффективности данного средства в лечении ПБК [17-20]. Всё это определило актуальность и цель настоящего исследования.
Цель исследования: оценить эффективность комплексного лечения летне-осеннего поллинозного блефароконъюнктивита.
ПАЦИЕНТЫ И МЕТОДЫ
Дизайн исследования: проспективное, «случай-контроль». Обследовано 25 пациентов (50 глаз) с сезонным летне-осенним поллинозным блефароконъюнктивитом. Все пациенты получали инстилляции олопатадина гидрохлорида (1мг/мл; Опатанол; 2 раза в сутки) и антигистаминный препарат цетиризин (10 мг; Цетрин; 1 раз в сутки per os). У части пациентов с вторичным гиперсекреторным ССГ проводили инстилляции «жидкого» слёзозаместителя — офтальмологического раствора гиалуроновой кислоты без консерванта (1 мг/мл, Хило-Комод 2-3 раза в сутки). Помимо этого, учитывая наличие сопутствующего аллергического ринита, все пациенты также получали инсуффляции стероида в полость носа (Тафен 2 раза в сутки).
Наблюдавшиеся пациенты были разделены на две группы. Пациентам, включённым в контрольную группу (10 человек; 20 глаз), проводили только вышеуказанное комплексное лечебное воздействие. Пациенты, вошедшие в основную группу (15 человек; 30 глаз), дополнительно получали аппликации Блефарогеля 1 на края век (2 раза в сутки). Данный препарат содержит гиалуроновую кислоту и экстракт алоэ, что позволяет осуществлять регидратирующее, дедистрофическое и противовоспалительное воздействие, направленное на купирование явлений хронического блефарита [17,18].
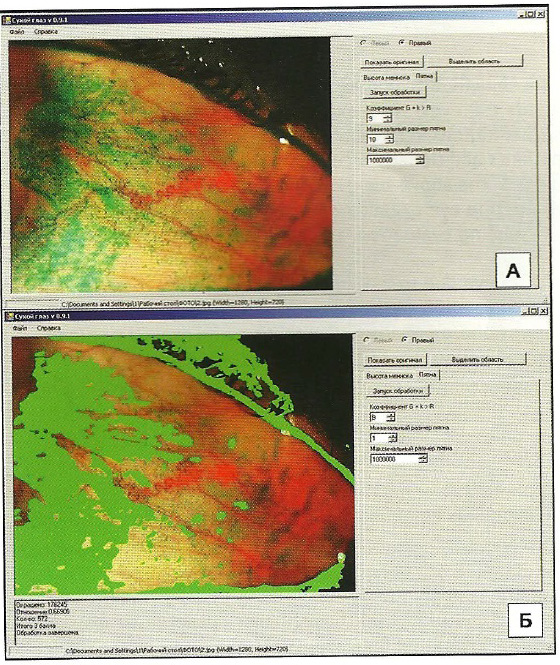
Рисунок 1 А, Б. Компьютерная морфометрическая оценка показателя ксероза, окрашивание лиссаминовым зелёным, оригинальная система для получения фотоизображений глазной поверхности, щелевая лампа «Zeiss» (увеличение х15), цифровая камера «Canon», авторская программа для ЭВМ: А - фотоизображение конъюнктивы открыто в интерфейсе программы для ЭВМ; Б - в автоматическом режиме произведена оценка интенсивности окрашивания поля - 3 балла
Figure 1 А, В. Computerized morphometric evaluation of xerosis, lyssamine green staining, the original system to obtain images of the ocular surface, slit lamp «Zeiss», digital camera «Canon», the author’s computer program: A - conjunctival image revealed in the interface of the computer program; В - intensity of conjunctival field staining was evaluated in automatic mode (3 score)
Методы исследования включали: стандартное офтальмологическое и аллергологическое обследование; оценку субъективных симптомов поллинозного блефароконъюнктивита (зуд, слезотечение, сухость, жжение); учёт объективных проявлений заболевания со стороны век (гиперемия, отёк) и конъюнктивы (гиперемия, слизистые выделения, гипертрофия сосочков или фолликулов). Выраженность каждого из симптомов оценивали в баллах 3-х балльной шкалы (0-отсутствие симптома; 1-лёгкие проявления; 2-умеренные; 3-выраженные), а затем суммировали и усредняли для расчёта интегральных показателей дискомфорта и объективного состояния век и конъюнктивы. Помимо этого, проводили: тесты Ширмера-1 (мм) и Норна (с); оценку индекса нижнего слёзного мениска (в условных единицах по Бр- жескому В. В. и соавт.,), витальное окрашивание лиссаминовым зелёным с оценкой показателя ксероза (суммарно по трём полям — роговица, назальная и каудальная конъюнктива — в баллах 9-балльной шкалы по Bi- jsterveld) и выраженности эпителиопатии края века (симптом «дворников» — lid viper epitheliopaty) в баллах 3-х балльной шкалы); фотографирование переднего отрезка глаза с компьютерной морфометрией изображений в соответствии с авторской методикой для объективной оценки показателя ксероза конъюнктивы и роговицы (рис. 1А, Б) [21-25]. Обследование пациентов осуществляли при включении в исследование, а затем на 7,14, 21 и 28 сутки терапии.
В ходе анализа результатов исследования мы сочли возможным использовать методы описательной и параметрической статистики, поскольку заболевание имело двухсторонний характер, и учёт вышеперечисленных ферентных показателей производили по каждому из глаз соответственно, число наблюдений (n глаз) в каждой группе было >20. С учетом этого, для статистической работки данных осуществляли оценку доли симптома (%); расчет среднего по выборке (М) и его стандартного квадратического отклонения (s). Для оценки достоверности различий использовали критерий Стьюдента и критерий у2. Различия считали достоверными при p>0,05 и у2>3. Кроме того, проводили корреляционный анализ (расчёт коэффициента Пирсона).
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
У всех больных, вошедших в исследование, ранее периода обострения, была выявлена аллергия к пыльце сложноцветных (амброзия, полынь, подсолнечник лебеда). При этом более чем у 1/3 из них отмечена < сенсибилизация к пыльце сорняковых злаков (овсяница. тимофеевка, пырей, мятлик, райграс). «Стаж» аллергического риноконъюнктивита составил 2-4 года (манифестация в форме аллергического ринита), «стаж» аллергического блефарита — 1-3 года. Установлено, что интегральный показатель дискомфорта у больных летне-осенним ЛБК составил 2,63±0,21 баллов, выраженность объективных проявлений со стороны век — 2,15±0,1 баллов, а со стороны конъюнктивы — 2,35±0,2 баллов.
У всех пациентов определено повышение суммарной слёзопродукции (более 20-25 мм) и увеличение индекса слёзного мениска (до 2,5-3 условных единиц). Более чем в половине случаев (34 глаза; 55%) имело место снижение времени разрыва слёзной плёнки (до 7,4±0,3 с), что свидетельствовало о присутствии у них гиперсекреторного ССГ лёгкой степени (по Бржескому В. В. и соавт.) [21]. На 26 глазах (35,5%) изменения слёзной плёнки сопровождались симптомом «дворников» (1,6±0Д баллов), что указывало на снижение функции мейбомиевых желез и присутствие липидодефицита. На 17 глазах (28,3%) выявлено патологическое окрашивание конъюнктивы лиссаминовым зелёным (показатель ксероза >3 баллов), визуализирующее явления эпителиопатии конъюнктивы и свидетельствующее о муцинодефиците (Рис. 2Ф, Б, В, Г).
Анализ результатов исследования показал положительный терапевтический эффект включения Блефарогеля 1 в комплексное лечение летне-осеннего ПБК. Это подтверждено достоверно более быстрым и более выраженным снижением интегрального показателя субъективного дискомфорта у больных основной группы. Так, на 7 сутки терапии субъективный дискомфорт у больных, дополнительно получавших аппликации Блефарогеля 1, снизился с 2,65±0,2 баллов до 0,9±0,03 баллов, на 14 сутки — до 0,4±0,03 баллов, на 21 сутки — до 0,3±0,01 баллов, а к 28 суткам терапии был практически полностью купирован. В контрольной группе данный показатель к 7 суткам лечения снизился по сравнению с исходным значением (2,64±0,15 баллов) до 1,3±0,1 баллов, на 14 сутки — до 0,75±0,04 баллов, на 21 сутки — до 0,54±0,02 баллов, а на 28 сутки — до 0,5±0,01 баллов.
Кроме того, у пациентов основной группы, сравнительно с группой контроля, отмечено достоверно более выраженное улучшение объективного состояния век на фоне проводимой терапии. К 21 суткам наблюдения интегральный показатель состояния век у пациентов, получавших Блефарогель 1, снизился с 2,15±0,2 баллов до 0,8±0,04 баллов, в то время как у больных контрольной группы — с 2,2±0,2 баллов до 1,3±0,05 баллов. Между редукцией интегрального показателя состояния век и купированием интегрального показателя субъективного дискомфорта отмечена высокая положительная корреляция (г = 0,7). Что касается динамики интегрального показателя, характеризующего состояние конъюнктивы, то различие в его купировании между рассматриваемыми подгруппами оказалось статистически не достоверным. При этом его достоверное снижение до уровня <1 балла отмечено в обеих группах уже при втором осмотре (7 сутки лечения).
У больных обеих рассматриваемых групп к 28 суткам наблюдения суммарная слёзопродукция достоверно снизилась, однако осталась в пределах нормальных значений. Кроме того, на фоне лечения отмечена нормализация высоты нижнего слёзного мениска.
Рисунок 2 А, Б, В, Г. Состояние поверхности глаза у пациента с летне-осенним поллинозным блефароконъюнктивитом: А - состояние конъюнктивы (умеренная гиперемия, отёк, лёгкий фолликулёз); Б — эпителиопатия края века (симптом «дворников») при окрашивании лиссаминовым зелёным, дисфункция мейбомиевых желез (стеноз), липидодефициц В — окрашивание лиссаминовым зелёным, увеличение высоты нижнего слёзного мениска, хорошо визуализируется линия Маркса — выводные протоки мейбомиевых желез погруже¬ны внутрь мениска; Г - патологическое окрашивание конъюнктивы лиссаминовым зелёным, свидетельствующее о муцинодефиците и присутствии эпителиопатии конъюнктивы
Figure 2 А, В, С, D. Ocular surface condition in seasonal allergic blepharoconjunctivitis patients: A - view of conjunctiva (moderate redness, swelling, follicules); В - lid viper epitheliopaty (lyssamine green staining), meibomian gland dysfunction (stenosis), lipid deficiency; C - the increase of the lower tear meniscus height (lyssamine green staining), well visualized Marx’s line (meibomian gland ducts immersed inside of the meniscus); D - conjunctival pathological staining with lyssamine green, mucus deficiency, conjunctival epitheliopaty
У пациентов основной группы до начала терапии в 53% глаз имело место снижение времени разрыва слёзной плёнки. К 28 суткам лечения доля глаз со сниженной стабильностью слёзной плёнки достоверно уменьшилась до 26,7% (х2>3). У больных контрольной группы аналогичные показатели составили, соответственно, 55% и 50%, что свидетельствовало об отсутствии достоверной положительной динамики (х2<3).
Более выраженное повышение стабильности слёзной плёнки у пациентов основной группы, по-видимому, было связано со снижением выраженности явлений липидодефицита. Это подтверждено уменьшением интенсивности симптома «дворников» в результате проведенного лечения с 1,64±0,1 баллов (на 36,7% глаз) до 0,5±0,01 баллов. Кроме этого, необходимо отметить, что у всех пациентов основной группы к 28 суткам терапии показатель ксероза при окрашивании лиссаминовым зелёным снизился до уровня менее <3 баллов, что свидетельствовало об уменьшении выраженности муцинодефицита и явлений эпителиопатии тканей глазной поверхности. В противоположность этому, у больных группы контроля не отмечено достоверной динамики со стороны симптома «дворников» и показателя ксероза.
По нашему мнению, положительный эффект включения Блефарогеля-1 в состав комплексной терапии летне¬осеннего поллинозного блефароконъюнктивита, проявляющийся достоверно более выраженным купированием субъективных симптомов и объективных признаков заболевания, чем при проведении стандартного лечения, обусловлен фармакологическими свойствами входящих в него компонентов. Таким образом, полученные нами результаты позволяют рекомендовать включение Блефарогеля 1 в комплексную терапию летне-осеннего поллинозного блефароконъюнктивита.
ВЫВОДЫ
Комплексная терапия, включающая, помимо противоаллергического лечения, применение препарата Блефарогель 1, даёт возможность достигнуть более выраженного и быстрого снижения интенсивности субъективных и объективных симптомов летне-осеннего поллинозного блефароконъюнктивита, чем стандартное лечебное воздействие.
Использование Блефарогеля 1 в составе комплексной терапии летне-осеннего поллинозного блефароконъюнктивита позволяет добиться более выраженного повышения стабильности слёзной плёнки, чем изолированное противоаллергическое лечение.
Включение Блефарогеля 1 в комплексное лечение летне-осеннего поллинозного блефароконъюнктивита даёт возможность снизить выраженность комбинированного липидо-, муцинодефицита и уменьшить явления эпителиопатии тканей глазной поверхности.
Применение Блефарогеля 1 в составе комплексной терапии летне-осеннего поллинозного блефароконъюнктивита позволяет повысить эффективность лечения данного заболевания.
ЛИТЕРАТУРА
1. Аветисов С.Э., Егоров Е-А, Мошетова Л.К., Нероев В.В., Тахчиди Х.П., ред. Офтальмология: национальное руководство. М.: ГЭОТАР-Медиа; 2014,736 с.
2. Майчук Ю.Ф. Аллергические заболевания глаз. Российский медицинский журнал 1999; 7 (1): 20.
3. Майчук Д. Ю. Современные возможности терапевтического лечения аллергических конъюнктивитов. Офтальмология 2014; И (2): 19-26.
4. Хаитов Р.М., Игнатьева Г.А., Сидорович И. Г. Иммунология. М.; 2000,430 с.
5. Abah E.R., Oladigbolu К.К., Samaila Е., Gani-lkilama A. Ocular disorders in chil¬dren in Zaira childrens school. Nigerian J of Cl Pract. 2011; 14 (4): 473-476.
6. Alamaliotis D., Michailopoulos P., Gioulekas D., Giouleka P, Papakosta D., Siemp- is T., Karampatakis V. Allergic conjunctivitis and the most common allergens in Northern Greece. WAO J. 2013; 6:12.
7. Calderon M.A., Demoly P., Gerk van Wijk R., Bousquet J., Sheikh A. et al. EAA- Cl: A European Declaration on Immunotherapy. Clinical and Translational Allergy 2012; 2:20. Available at: http://www.ctajournal.com/content/2/l/20
8. Katelaris C. Ocular allergy in the Asia Pacific region. Asia Pacific region. 2011; 1:108-114
9. Singla J.P., Parashr Y. Prevalence of allergic rhinitis, allergic conjunctivitis and dermatitis in children with recurrent wheeze. Indian Ped. 2009; 58 (3); 262.
10. Singh K., Bielory L. Occular allergy: a national epidemiological study. J Allergy Clin Immunol. 2007; 119 (1 Suppl 1): S154.
11. Singh K., Axelrod S., Bielory L. The epidemiology of ocular and nasal allergy in the United States (1988-1994). J Allergy Clin Immunol. 2010; 126:778.
12. Григорьева B.B., Ханферян P.A., Сундатова T.B. Распространённость аллергических заболеваний в Краснодарском крае. Кубанский научный медицинский вестник 2006; 84-85 (3-4): 23-27.
13. Майчук Ю.Ф. Сезонный поллинозный конъюнктивит - самая распространённая форма глазных аллергозов. Российский офтальмологический журнал 2010;1:37-41.
14. Ковалевская М.А., Майчук Д.Ю., Бржеский В.В., Майчук Ю.Ф. Синдром «красного глаза»: практическое руководство. М.; 2010,108 с.
15. Янченко С. В. Возрастная форма «сухого глаза»: заболеваемость, факторы риска. Фундаментальные исследования 2010; 9:7-13.
16. Егоров Е.А., Алексеев В.Н., Астахов Ю.С., Бржеский В.В., ред. Рациональная фармакотерапия в офтальмологии:. М.; 2011,1072 с.
17. Полунин Г.С., Сафонова Т.Н., Фёдоров А.А. Особенности клинического течения различных форм сухого глаза - основа для разработки адекватных методов лечения. Вестник офтальмологии 2006; (5): 17-20.
18. Полунин Г.С., Забегайло А.О., Макаров А.А., Полунина Е.Г. Эффективность терапевтической гигиены век при лечении пациентов с блефароконьюнктивальной формой синдрома «сухого глаза». Вестник офтальмологии 2011; 128 (1): 37-41.
19. Ерёменко А.И., Янченко С.В. Оптимизация лечебного воздействия у больных блефароконъюнктивальной формой синдрома «сухого глаза» демодекозной этиологии. Рефракционная хирургия и офтальмология 2010; 10 (3): 51-56.
20. Сахнов С.Н., Янченко С.В., Рудашова А.С., Малышев А.В. Фармакотерапия хронического блефарита неинфекционной этиологии. Офтальмология 2013; 10 (3): 75-79.
21. Бржеский В. В., Сомов Е.Е. Роговично-конъюнктивальный ксероз (диагностика, клиника, лечение). СПб.; «Левша»; 2003,119 с.
22. Korb D.R. The tear film - its role today and in the future. In The Tear Film, structure, function and examination. Butterworth-Heimann; 2002.
23. Bijesterveld O.P. Diagnostic tests in the sicca syndrome. Arch. Ophthalmol. 1969; 82:10-14.
24. Янченко C.B., Шипилов B.A., Сахнов C.H., Малышев А.В., Эксузян З.А. Фиксатор устройства для получения фотоизображений глазной поверхности: Патент РФ 129393, приоритет 20.12.2012.
25. Янченко С.В., Сахнов С.Н., Малышев А.В., Шипилов В.А., Эксузян З.А. Про¬грамма для ЭВМ «Оценка показателя ксероза конъюнктивы и роговицы глаза»: Свидетельство о государственной регистрации программы для ЭВМ №2013614392, приоритет 30.01.2013
1. Avetisov S.E., Egorov Е.А., Moshetova L.K., Neroev V.V., Tahchidi H.P. Ed. [Oph¬thalmology: national manual], Oftal’mologija: nctcionalnoe rukovodstvo. Moscow, GEOTAR-Media, 2014.736 p. (in Russ.).
2. Maichuk Yu.F. [Allergic diseases of the eye] Allergicheskie zabolevaniya glaz. Russkij medicinskij zhurnal [Russian Medical Journal]. 1999; 7 (1): 20. (In Russ.).
3. Maichuk D. Yu. [Modern possibilities of therapeutic treatment of allergic conjunctivitis] Sovremennie voznozhnosti terapevticheskogo lecheniya allergicheskih con'yuctivitov. [Ophthalmology], Oftal’mologija 2014; 11 (2): 19-26 (In Russ.).
4. Haitov R.M., Ignatieva G.A., Sidorovich I.G. [Immunology] Immunologiya. Moscow; 2000,430 p. (in Russ.).
5. Abah E.R., Oladigbolu K.K., Samaila E., Gani-lkilama A. Ocular disorders in chil¬
6. Singh К., Bielory L. Occular allergy: a national epidemiological study. J Allergy Clin Immunol. 2007; 119 (1 Suppl 1): S154.
7. Singh K., Axelrod S., Bielory L. The epidemiology of ocular and nasal allergy in the United States (1988-1994). J Allergy Clin Immunol. 2010; 126:778
8. Grigorieva V.V., Hanferyan R.A., Sundatova T.V. [Prevalence of allergic diseas¬es in Krasnodar Region]. Rasprostranennost' allergichskih zabolevaniy v Krasno- arskom kraye. [Kuban Research Medical Annals], Kobanskiy nauchniy meditsinskiy nauchniy vestnic 2006; 84-85 (3-4): 23-27. (in Russ.).
9. Maichuk Yu.F. [Seasonal conjunctivitis - the most common form of eye aller¬gies], Sesonniy con’junctivit - naibolee tchastaya forma glaznih allergozov. [Russian Ophthalmological Journal], Rossijskij oftal’mologicheskij zhurnal 2010; 1: 37-41. (in Russ.).
10. Kovalevskaya M.A., Maichuk D.Yu., Brzheskiy V.V., Maichuk Yu.F. Sindrom «kras- nogo glaza»: prakt.rukovodstvo [Red-eye syndrome: a practical manual], Moscow, 2010.108 p. (in Russ.).
11. Yanchenko S.V. [Age form of «dry eye»: incidence, risk factors], Vozrastna- ya forma suhogo glaza: rasprostranennost, factori riska. [Fund, research], Fundamental'nye issledovanija 2010; 9:7-13. (in Russ.).
12. Egorov E.A., Alexeev V.N., Astahov Yu.S., Brzheskiy V.V., Ed. [Rational pharmaco¬therapy in ophthalmology], Racional’naja formakoterapija v oftal’mologii. Moscow, 2011.1072 p. (in Russ.).
13. Polunin G.S., Safonova T.N., Fedorov A. A. [Clinical features of the various forms of dry eye - the basis for the development of adeguate therapies]. Osobennos- ti clinicheskogo techeniya razlichnih form suhogo glaza - osnova dlya razrabot- ki adekvatnoy terapii. [Annals of ophthalmology]. Vestnik oftal’mologii 2006; (5): 17-20 (in Russ.).
14. Polunin G.S., Zabegaylo A.O., Makarov A.A., Polunina E.G. [Effectiveness of eye
lid hygiene in patients with blefarokonjunctival form of dry eye]. Effektivnost gi- geni vek u pacientov s blefaroconyunktivalnoy formoy suhogo glaza. [Annals of ophthalmology]. Vestnik oftal’mologii 2011; (1):37-41. (in Russ.).
15. Eremenko A.I., Yanchenko S.V. [Optimization of the demodex blefarits-relatid dry eye treatment], Optimizaciya lechebnogo vozdeystviya u bolnih blefarokonyunktivalnoy formoy sindroma suhogo glaza demodekozoi etiologii. [Refractive surgery and ophthalmology]. Refrakcionnaja hirurgija i oftal'mologija 2010; 10 (3): 51-56. (in Russ.).
16. Sakhnov S.N., Yanchenko S.V., Rudashova A.S., Malyshev A.V. [Noninfectious chronic blepharitis pharmacotherapy] Farmakoterapiya hronicheskogo blefarita neinfekcionnoy etiologii. [Ophthalmology]. Oftal'mologija 2013; 10 (3): 75-79. (in Russ.).
17. Brzheskiy V.V., Somov E. E. Rogovichno-konjunktival’nyj kseroz (diagnostika, klinika, lechenie) [Corneal-conjunctival xerosis (diagnosis, clinical, treatment)]. SPb, 2003. 119 p. (in Russ.).
18. Korb D. R. The tear film - its role today and in the future, in The Tear Film, structure, function and examination. Butterworth-Fleimann; 2002.
19. Bijesterveld O.P. Diagnostic tests in the sicca syndrome. Arch. Ophthalmol. 1969; 82:10-14.
20. Yanchenko S.V., Shipilov V.A., Sachnov S.N., Malyshev A. V., Exuzyan Z.A. Fiksator ustrojstva dlja poluchenija fotoizobrazhenij glaznoj poverhnosti [Locking device for producing photographic images of the ocular surface]: Patent RU 129393, priority 20.12.2012. (in Russ.).
21. Yanchenko S.V., Shipilov V.A., Sachnov S. N., Malyshev A.V., Exuzyan Z.A. Ocenka pokazatelja kseroza konttjunktivy i rogovicy glaza [Evaluation index xerosis of the conjunctiva and cornea] Certificate RU of state registration of computer program № 2013614392, priority 30.01.2013. (in Russ.).
22. dren in Zaira children,s school. Nigerian J of Cl Pract. 2011; 14 (4): 473-476.
23. Alamaliotis D., Michailopoulos P, Gioulekas D., Giouleka P, Papakosta D., Siempis T, Karampatakis V. Allergic conjunctivitis and the most common allergens in Northern Greece. WAO J. 2013; 6:12.
24. Calderon M.A., Demoly P., Gerk van Wijk R., Bousquet J., Sheikh A. et al. EAA- Cl: A European Declaration on
25. Immunotherapy. Clinical and Translational Allergy. 2012; 2:20. Available at: http://www.ctajournal.eom/content/2/l/20
26. Katelaris C. Ocular allergy in the Asia Pacific region. Asia Pacific region. 2011; 1:108-114.
27. Singla J.P., Parashr Y Prevalence of allergic rhinitis, allergic conjunctivitis and dermatitis in children with recurrent wheeze. Indian Ped. 2009; 58 (3): 262










































