25.11.2014
Терапия хронического круглогодичного аллергического блефароконъюнктивита
Терапия хронического круглогодичного аллергического блефароконъюнктивита
Вестник офтальмологии, №5, 2014, С. 78-84
С.В. ЯНЧЕНКО(1,2), С.Н. САХНОВ(1,3), А.В. МАЛЫШЕВ(1,2), Н.В. ФЕДОТОВА(2), О.Ю. ОРЕХОВА(2), И.В. ГРИЩЕНКО(1)
1. ГБОУ ВПО «Кубанский государственный медицинский университет» Минздрава России, уд. Седина, 4, Краснодар, Российская Федерация, 350063;
2. ГБУЗ «Краевая клиническая больница №1 им. проф. С.В. Очаповского» Минздрава Краснодарского края, ул. Первого Мая, 167, Краснодар, Российская Федерация, 350000;
3. Краснодарский филиал ФГБУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России, ул. Красных партизан, 6, Краснодар, Российская Федерация, 350012
Цель — оценить эффективность терапевтической гигиены век в комплексном лечении хронического аллергического блефароконъюнктивита (ХАБК).
Материал и методы. Обследовано 30 больных (11 мужчин и 19 женшин в возрасте от 25 лет до 41 года) с ХАБК (стаж заболевания 2—4 года) до и после лечебного воздействия, включавшего инстилляции олопатодина гидрохлорида (1 мг/мл — 2 раза в сутки) и гиалуроновой кислоты (2 мг/мл — 3—4 раза в сутки). Помимо этого пациенты основной группы (18 человек, 36 глаз) получали терапевтическую гигиену век с использованием Блефарошампуня, Блефаролосьона или Блефаросалфетки и Блефарогеля 1 (2 раза в сутки). Больным контрольной группы проводили только противоаллергическую и слезозаместительную терапию. Выполняли стандартное офтальмологическое обследование; тесты с аллергенами, оценку симптомов ХАБК, тесты Ширмера-1 и Норна, оценку функции мейбомиевых желез, ОКТ-менискометрию, оценку показателя ксероза и симптома «дворников» при окрашивании лиссаминовым зеленым, фотографирование переднего отрезка глаза с компьютерной морфометрией. Результаты. У всех больных ХАБК присутствовали признаки синдрома сухого глаза (ССГ), в том числе комбинированный липидо-, водо-, муцинодефицит. В результате терапии у больных основной группы, отмечалось достоверно более выраженное снижение интегральных показателей субъективного дискомфорта и объективных признаков ХАБК, достоверно более выраженное снижение тяжести дисфункции мейбомиевых желез и симптома «дворников», достоверно более выраженная нормализация пробы Норна, данных ОКТ-менискометрии и показателя ксероза.
Заключение. Включение в комплексное лечение ХАБК терапевтической гигиены век, направленной на купирование вторичного ССГ, позволяет повысить эффективность лечебных мероприятий.
Ключевые слова: аллергия, блефароконъюнктивит, гигиена век.
По данным эпидемиологических исследований, аллергическими заболеваниями глаз страдают от 5—22 до 40% населения различных стран мира. Это определяет высокую медико-социальную значимость данной патологии [1—8]. Наиболее распространенным поражением является аллергический конъюнктивит (АК), нередко сопровождающийся аллергическим блефаритом [3, 5, 7, 9,10]. Круглогодичный АК диагностируют примерно у 20% больных. Он характеризуется упорным рецидивирующим течением, выраженным и стойким субъективным дискомфортом, легкими или умеренными объективными проявлениями заболевания, развитием блефарита и вторичного синдрома сухого глаза (ССГ) [11—14]. Причиной хронического (круглогодичного) аллергического блефароконъюнктивита (ХАБК) является сенсибилизация к бытовым (домашняя пыль, клещ Dermatophagoides pteronyssnus, плесневые грибы) и/или эпидермальным антигенам (эпидермис кошки, собаки). В отдельных случаях отмечается повышенная чувствительность к пищевым продуктам, средствам бытовой химии, корму для рыб, пыльце растений, лекарственным препаратам. Лечебное воздействие при ХАБК включает элиминацию виновного аллергена, специфическую иммунотерапию, фармакотерапию [5, 12, 15, 16]. К базисным средствам фармакотерапии относятся блокаторы Hj-рецепторов, стабилизаторы мембран тканевых базофилов (тучных клеток) и препараты комбинированного действия. В качестве дополнительных средств местной терапии можно использовать стероидные и нестероидные противовоспалительные препараты, сосудосуживающие средства и слезозаместители. Несмотря на появление множества новых лекарственных средств, комплексная терапия ХАБК далеко не всегда является эффективной, особенно в тех случаях, когда на первое место в клинической картине заболевания выходят проявления вторичного ССГ [16].
Таким образом, актуальным является проведение дальнейших исследований, направленных на оптимизацию терапии при ХАБК. В связи с этим мы решили оценить эффективность включения в комплексное лечение при ХАБК так называемой терапевтической гигиены век на основе применения отечественной линейки лекарственных препаратов (
Блефарошампунь,
Блефаролосьон или
Блефаросалфетка,
Блефарогель 1; ООО «Гельтек-Медика», Россия), разработанной в НИИ глазных болезней РАН [17]. Ориентировались на данные ранее проведенных исследований, продемонстрировавших высокую эффективность терапевтической гигиены век в лечении больных хроническими блефаритами различной этиологии и вторичным блефароконъюнктивальным ССГ [17—20]. В доступной литературе нет данных о применении терапевтической гигиены век в составе комплексной терапии при ХАБК.
Цель исследования — оценить эффективность включения терапевтической гигиены век в комплексное лечение больных ХАБК.
Материал и методы
Обследовали 30 больных (60 глаз) ХАБК: 11 мужчин и 19 женщин в возрасте от 25 лет до 41 года («стаж» заболевания от 2 до 4 лет). Все наблюдавшиеся получали инстилляции олопатодина гидрохлорида (опатанол — 1 мг/мл 2 раза в сутки) и офтальмологического раствора гиалуроновой кислоты без консерванта (хиломакс-комод — 2 мг/мл 3—4 раза в сутки).
Пациенты были разделены на 2 группы.
Больным основной группы (18 человек; 36 глаз), помимо указанного лечебного воздействия 2 раза в сутки, проводили терапевтическую гигиену век. Пациентам контрольной группы (12 человек; 24 глаза) было назначено противоаллергическое и слезозаместительное лечение.
Терапевтическая гигиена век состояла из трех этапов. На I этапе осуществляли элиминацию аллергена с поверхности век с помощью Блефарошампуня. Очищающие свойства данного средства обусловлены присутствием в его составе мягкого поверхностно активного компонента (амисофт), а также водорастворимого оливкового масла. Помимо этого, в состав Блефарошампуня входят экстракты растений: ромашки, гамелиса, календулы, зеленого чая — и поливинилпирролидон, что обеспечивает его противовоспалительный эффект. На II этапе применяли Блефаролосьон, содержащий поливинилпирролидон и экстракты ромашки, зеленого чая и гамелиса. Для этого небольшое количество указанного средства наносили на предварительно увлажненный кипяченой водой комнатной температуры и отжатый косметический диск. Затем диск укладывали на сомкнутые веки по типу компресса на 3— 5 мин. Цель данного этапа — повышение функциональной активности желез хряща век (мейбомиевых) за счет размягчения «пробок» из загустевшего секрета, обтурирующих их выводные протоки. В завершении этого этапа возможно проведение кругового самомассажа края век для облегчения эвакуации загустевшего секрета мейбомиевых желез. Другая цель II этапа — противовоспалительное воздействие для купирования явлений хронического воспаления края век. Вместо Блефаролосьона возможно применение стерильной и готовой к употреблению влажной Блефаросалфетки, содержащей экстракт календулы. Использование Блефаросалфетки особенно удобно для проведения гигиены век вне дома
Заключительный III этап терапевтической гигиены век включал аппликации Блефарогеля-1 (содержит гиалуроновую кислоту н экстракт Алоэ) на края век. Цель данного этапа — противовоспалительное и регидратирующее воздействие, направленное на повышение функциональной активности добавочных слезопродуцирующих желез века.
Провели стандартное офтальмологическое обследование, скарификационные тесты с бытовыми, эпидермальными, пыльцевыми и пищевыми аллергенами. Для оценки симптомов ХАБК рассчитывали интегральные показатели субъективного дискомфорта и объективных признаков заболевания [21]. Для этого субъективные симптомы (зуд, жжение, слезотечение, сухость) оценивали по 3-балльной шкале: 0 — отсутствие симптома; 1 — легкие проявления; 2 — умеренные; 3 — выраженные. Затем баллы суммировали и усредняли. Аналогичным образом учитывали объективные признаки ХАБК (гиперемия и век и конъюнктивы; фолликулярная реакция конъюнктивы). О состоянии липидного слоя слезной пленки, а липидодефиците и его выраженности судили на основании теста на липидинтерференцию и по результатам Норна [22]. Помимо этого, для оценки липидодефицита исследовали функциональную активность мейбомие желез и выраженность эпителиопатии края века при о шивании лиссаминовым зеленым (симптом «дворник [23]. Выраженность дисфункции мейбомиевых желез эпителиоиатии учитывали по 3-балльной шкале. Для оценки водного компонента слезной пленки проводили тест Ширмера-1, ОКТ-менискометрию («Opto-Vue», США), вычисляли индекс нижнего слезного мениска [21]. Наличие муцинодефицита и эпителиопатии конъюнктивы и роговицы выявляли с помощью витального окрашивания лиссаминовым зеленым [24]. Всем пациентам проводили фотографирование переднего отрезка глаза с последующей компьютерной морфометрической оценкой показателя ксероза в соответствии с авторской методикой [25, 26]. Для статистической обработки полученных результатов рассчитывали среднее значение по выборке (М) и его стандартное квадратическое отклонение (s); оценивали достоверность различий (критерий Стьюдента х2); проводили корреляционный анализ (расчет коэффициента Пирсона).
Результаты и обсуждение
У пациентов основной группы выявили аллергию к бытовым и/или эпидермальным аллергенам.
Интегральный показатель субъективного дискомфорта у больных ХАБК составил 2,55±0,2 балла. Преобладали жалобы на жжение и периодически появляющийся зуд в области век и в глазах. Объективные проявления ХАБК были менее выраженными (1,73±0,1 балла). Определялись легкая или умеренная гиперемия и отек конъюнктивы и краев век, а также фолликулярная реакция конъюнктивы (рис. 1, а, б). Данные теста на липидинтерференцию свидетельствовали об истончении липидного слоя слезной пленки — менее 100 нм (отсутствие интерференционной картины даже при открытии глазной щели менее 50%). Результатом липидодефицита было снижение времени разрыва слезной пленки до 7,2±0,2 с. По всей видимости, основная причина липидодефицита у больных ХАБК — снижение функциональной активности мейбомиевых желез (рис. 1, в). Тяжесть дисфункции составила 2,2+0,2 балла. О липидодефщште и снижении функциональной активности мейбомиевых желез свидетельствовал и симптом «дворников»(рис. 1, г). На 31,7% глаз проба Ширмера-1 была субнормальной (12,9+0,6 мм), на остальных (68,3%) — более выраженное уменьшение суммарной слезопродукции (до 9,1+0,8 мм). Кроме того, у всех обследованных выявили снижение индекса нижнего слезного мениска (до 1,4+0,1 уел. ед.), а также снижение его высоты (менее 150 мкм) по данным ОКТ (рис. 1, д). Полученные данные свидетельствуют о наличии у пациентов легкого вододефицита. Окрашивание лисса- миновым зеленым позволило установить у больных ХАБК муцинодефицит и явления эпителиопатии конъюнктивы и роговицы (рис. 1, е).Показатель ксероза составил 4,4±0,2 балла.
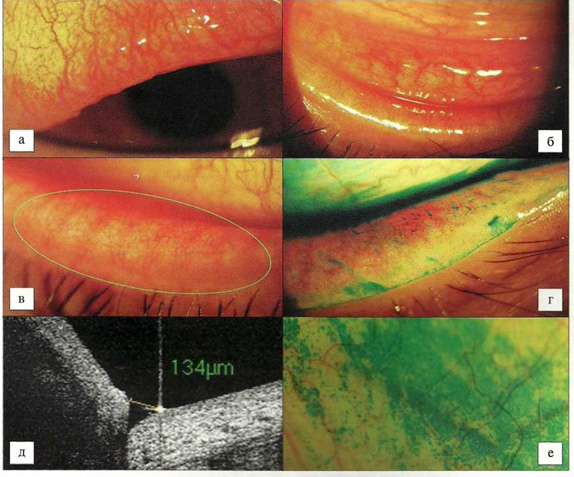
Рис. 1. Состояние поверхности глаза у больных ХАБК и вторичным ССГ.
а — состояние конъюнктивы: умеренная гиперемия, отек, фолликулярная реакция; б — состояние век: легкая гиперемия, отек края век; в — дисфункция мейбомиевых желез (стеноз протоков), липидодефицит; г — эпителиопатия края век (симптом «дворников») при окрашивании лиссаминовым зеленым, на фоне окрашивания лучше визуализируется фолликулез конъюнктивы; д — снижение высоты нижнего слезного мениска при ОКТ-менискометрии («Opto-Vue», США), вододефицит; е — патологическое окрашивание конъюнктивы лиссаминовым зеленым, муцинодефицит, эпителиопатия.
Таким образом, у больных ХАБК определялся ССГ средней степени тяжести [21], сопровождавшийся легким вододефицитом, более значительным комбинированным липидо и муцинодефицитом и эпителиопатией тканей глазной поверхности. По нашему мнению, полученные данные дают основание включить в терапию ХАБК средств лечебного воздействия, направленные на нормализацию всех слоев слезной пленки, повышение функциональной активности добавочных слезопродуцирующих желез и купирование явлений эпителиопатии конъюнктивы, роговицы и краев век.
Положительный эффект комплексной терапии отмечался у больных обеих групп. Вместе с тем у больных основной группы, которым дополнительно проводили терапевтическую гигиену век, к 28-м суткам лечения зафиксировали достоверно более выраженное купирование субъективного дискомфорта (с 2,6+0,2 до 0,3±0,01 балла), чем у пациентов, получавших только противоаллергическую терапию и сле- зозамещение (с 2,5±0,2 до 0,63+0,03 балла; /КО,05). В основной группе в указанные сроки было зафиксировано достоверно более выраженное снижение интегрального показателя объективных признаков ХАБК (с 1,75±0,1 до 0,32+0,02 балла), чем в контрольной группе (с 1,72+0,1 до 0,6+0,03 балла; /КО,05). С нашей точки зрения, полученные результаты можно объяснить дополнительным противовоспалительным эффектом терапевтической гигиены век.
К концу 4-й недели лечения у пациентов основной группы достоверно более выражено снизилось значение пробы Норна (на 1,8+0,1, в контрольной группе на 0,9±0,2 с; /КО,05). Помимо этого у больных, которым проводили терапевтическую гигиену век, зафиксировали достоверное снижение тяжести дисфункции мейбомиевых желез (с 2,12+0,2 до 0,8+0,05 балла). Между снижением тяжести дисфункции мейбомиевых желез и повышением стабильности слезной пленки отмечалась высокая обратная корреляция (/-=-0,8747). Напротив, у пациентов группы контроля к 28-м суткам лечения не отметили достоверного снижения тяжести дисфункции мейбомиевых желез. По всей видимости, стабилизация слезной пленки в контрольной группе в основном была связана с влиянием слезозаместителя, в то время как в основной группе также и с частичным купированием липидодефицита вследствие повышения функциональной активности мейбомиевых желез. Следует отметить влияние комплексной терапии на состояние водного компонента слезной пленки в обеих группах наблюдения. В результате лечения увеличение высоты нижнего слезного мениска у больных основной группы было достоверным (с 132,5+10,2 до 180,6+12,1 мкм; //<0,05), а в контрольной группе статистически незначимыми (с 130,6+11,1 до 141,7120,2 мкм; //>0,05) (рис. 2, а, б). Также в обеих группах наблюдали снижение выраженности муцинодефицита и эпителиопатии век, конъюнктивы и роговицы. Об этом свидетельствовало достоверное уменьшение показателя ксероза и симптома «дворников» при окрашивании лиссами- новым зеленым. Указанные изменения были достоверно более выраженными у пациентов основной группы: показатель ксероза снизился с 4,410,3 до 3,310,2 балла, симптом «дворников» — с 2,310,1 до 0,9+0,01 балла (рис. 2, в—е), а в группе контроля — соответственно с 4,4210,2 до 3,8210,4 балла и с 2,210,1 до 1,65+0,01 балла. С нашей точки зрения, частичная компенсация вододефицита, а также более выраженное купирование муцинодефицита и явлений эпителиопатии тканей глазной поверхности у пациентов основной группы были связаны с более выраженным восстановлением функции добавочных слезопродуцирующих желез в результате противовоспалительного и регидратирующего лечебного воздействия.
Полученные данные позволяют сделать вывод, что включение в комплексное лечение больных ХАБК терапевтической гигиены век, направленной на купирование явлений вторичного ССГ, повышает эффективность медицинской реабилитации данной категории пациентов.
Выводы
1. Комплексное лечебное воздействие, включающее противоаллергическое лечение, слезозамещение и терапевтическую гигиену век (на основе применения блефарошампуня, блефаролосьона или блефаросалфетки и блефарогеля-1) способствует более выраженному снижению интенсивности субъективных симптомов и объективных признаков ХАБК, чем изолированная противоаллергическая и слезозаместительная терапия.
2. Включение терапевтической гигиены век в комплексное лечение больных ХАБК позволяет добиться более выраженного снижения интенсивности комбинированного липидо-, водо-, муцинодефицита.
3. Комплексное лечение больных ХАБК, включающее терапевтическую гигиену век, позволяет достичь более выраженного купирования явлений эпителиопатии тканей глазной поверхности.
4. Оптимизация терапии при ХАБК может быть достигнута путем включения в стандартное лечебное воздействие терапевтической гигиены век, направленной на купирование явлений вторичного ССГ.
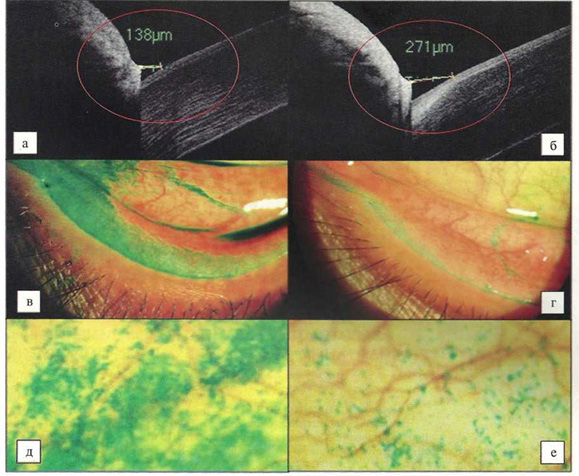
Рис. 2. Динамика состояния глазной поверхности у больных ХАВК и вторичным ССГ на фоне комплексного лечения.
а, б — увеличение высоты нижнего слезного мениска по данным ОКТ-менискометрии («Opto-Vue», США), свидетельствующее об уменьшении вододе- фицита; в, г — уменьшение выраженности симптома «дворников» и липидодефицита. Ув. 15; д, е — снижение интенсивности окрашивания конъюнктивы лиссаминовым зеленым, уменьшение выраженности муцинодефицита и эпителиопатии. Ув. 25.
ЛИТЕРАТУРА
1. Авет исов С. Э., Егоров ЕА., Мошетова Л. К., Нероев В. В., Тахчиди X. П., ред. Офтальмология: нап. руководство. М.: ГЭОТАР-Медиа; 2014, 736 с.
2. Майчук Ю.Ф. Аллергические заболевания глаз. Русский медицинский журнал. 1999; 7 (1): 20.
3. Майчук Д.Ю. Современные возможности терапевтического лечения аллергических конъюнктивитов. Офтальмология. 2014:11 (2): 19—26.
4. Abah E.R., Oladigbolu К.К., Samaila Е., Gani-IJdlama A. Ocular disorders in children in Zaira children,s school. Nigerian J. Cl. Pract. 2011: 14 (4): 473-476.
5. Calderon MA., Demoly P., Gerk van Wijk R., Bousquet J., Sheikh A. et al.
EAACI: A European Declaration on Immunotherapy. Clin. Translational. Allergy. 2012; 2: 20. Available at: http://www.ctajoumal.com/con-
tent/2/1/20
6. Katelaris С. Ocular allergy in the Asia Pacific region. Asia Pacific. Region. 2011; 1: 108—114.
7. Singh K., Bielory L. Occular allergy: a national epidemiological study. J. Al¬lergy Clin. Immunol. 2007; 119 (1, Suppl. 1): S154.
8. Singh J.R, Parashr Y. Prevalence of allergic rhinitis, allergic conjunctivitis and dermatitis in children with recurrent wheeze. Indian. Ped. 2009; 58 (3): 262.
9. Майчук Ю.Ф. Сезонный поллинозный конъюнктивит — самая распространенная форма глазных аллергозов. РОЖ. 2010; 1: 37—41.
10. Alamaliotis D., Michailopoulos R, Gioulekas D., Giouleka P, Papakosta D., Siempis T, Karampatakis V. Allergic conjunctivitis and the most common allergens in Northern Greece. WAO J. 2013; 6:12.
11. Blochmichel E., Helleboid L., Corvee M.P. Chronic allergic conjunctivitis. Ocul. Immunol. Inflamm. 1993; 1 (1—2): 9—12.
12. Ковалевская М.Л., Майчук Д.Ю., Бржеский В.В., Майчук Ю.Ф. Синдром «красного глаза»: практ. руководство. М.; 2010. 108 с.
13. Galicia-Carreon J., Santacruz C., Honq E. The ocular surface: from physiology to the ocular allergic diseases. Rev. Alerg. Mex. 2013; 60 (4): 172—183.
14. Янченко C.B. Возрастная форма «сухого глаза»: заболеваемость, факторы риска. Фундаментальные исследования. 2010; 9:7—13.
15. Егоров Е.А., Алексеев В.Н., Астахов Ю.С., Бржеский В.В., ред. Рациональная фармакотерапия в офтальмологии. М.; 2011. 1072 с.
16. Iqbal М. Н Analysis of the role of tear substitutes in the eye relieve in chronic seasonal allergic conjunctivitis. Life Sci. J. 2013; 10 (2): 616—620.
17. Полунин Г.С., Сафонова T.H., Федоров А.А. Особенности клинического течения различных форм сухого глаза — основа для разработки адекватных методов лечения. Вестник офтальмологии. 2006; 5:17—20.
18. Полунин Г.С., Забегайло А.О., Макаров А.А., Полунина Е.Г. Эффективность терапевтической гигиены век при лечении пациентов с блефароконъюнктивальной формой синдрома «сухого глаза». Вестник офтальмологии. 2011; 128 (1): 37—41.
19. Еременко А.И., Янченко С.В. Оптимизация лечебного воздействия у больных блефароконъюнктивальной формой синдрома «сухого глаза» демодекозной этиологии. Рефракционная хирургия и офтальмология. 2010; 10 (3): 51-56.
20. Сахнов С.Н., Янченко С.В., Рудашова А.С., Малышев А.В. Фармакотерапия хронического блефарита неинфекционной этиологии. Офтальмология. 2013; 10 (3): 75—79.
21. Бржеский В.В., Сомов Е.Е. Роговично-конъюнктивальный ксероз (диагностика, клиника, лечение). СПб.: Левша; 2003.119 с.
22. Lopez Garcia J.S., Garcia Lozano /., Martinez Garchitorena J. Measure of the fatty layer thickness of precorneal tear film by interference colours in different types of dry eye. Arch. Soc. Esp. Oftalmol. 2003; 78 (5): 257—264.
23. Korb D.R. The tear film — its role today and in the future. In The Tear Film, structure, function and examination. Butterworth-Heimann; 2002.
24. Bijesterveld O.P. Diagnostic tests in the sicca syndrome. Arch. Ophthalmol. 1969; 82: 10-14.
25. Янченко C.B., Шипилов B.A., Сахнов C.H., Малышев А.В., Эксузян З.А. Фиксатор устройства для получения фотоизображений глазной поверхности: Патент РФ №129393, приоритет 20.12.2012.
26. Янченко С.В., Сахнов С.Н., Малышев А.В., Шипилов В.А., Эксузян З.А. Программа для ЭВМ «Оценка показателя ксероза конъюнктивы и роговицы глаза»: Свидетельство о государственной регистрации про¬граммы для ЭВМ №2013614392, приоритет 30.01.2013.










































